血液検査
血液検査は、貧血や炎症、感染症の有無や投与中の薬の副作用の確認などの目的で行われます。
また、生物学的製剤を投与する際は、感染症の副作用のリスクがあるため、投与前と投与中に定期的に血液検査を行います(生物学的製剤についてもご参照ください)。
監修:岩手医科大学医学部 内科学講座 消化器内科消化管分野教授 松本 主之 先生
潰瘍性大腸炎は、大腸の粘膜に炎症がおこる病気です。炎症で大腸の粘膜がただれたり(びらん)、粘膜が深くまで傷ついたり(潰瘍)することで、症状があらわれます。
また、症状が落ち着いたり(寛解期)、症状が悪化したり(活動期)を繰り返すため、長く付き合っていかなければならない病気です。
しかし、新たな治療方法の開発が進み、病態や症状に応じた治療法の中から、患者さんのライフスタイルや価値観に合わせたものを選ぶことができるようになってきました。
そのためにも、患者さんやそのご家族が潰瘍性大腸炎という病気や向き合い方についてより深く理解することが大事です。


潰瘍性大腸炎の主な症状は粘血便(粘液まじりの血便)です。また、下痢、腹部不快感や腹痛もよくみられる症状です。特に、粘血便は潰瘍性大腸炎に特徴的な症状であり、炎症による粘膜の損傷により出血をきたしたものです。
潰瘍性大腸炎の腹痛は、排便後も残便感を伴うことが多く、なかなかトイレから出られない状態になることもあります。
これらの症状は、よくなったり(寛解)、悪くなったり(再燃)を繰り返すことが特徴です。


潰瘍性大腸炎(UC)は、クローン病(CD)とともに炎症性腸疾患(IBD)の1つです。
潰瘍性大腸炎もクローン病も消化管に炎症がおこる病気で共通点も多くみられますが、炎症がおこる場所や発症後最初にあらわれる症状などが異なります。
炎症がおこる場所は、潰瘍性大腸炎では大腸に限られるのに対し、クローン病では口の中から肛門までのすべての消化管でみられます。


潰瘍性大腸炎の重症度の分類には、日本・海外でさまざまな基準があります。日本における代表的な分類は、厚生労働省の特定疾患研究班が作成した基準です。
実際の診療では、重症度に応じて治療方針が決まります。
| 重症 | 中等症 | 軽症 | |
|---|---|---|---|
| ① 排便回数 | 6回以上 | 重症と 軽症と の中間 |
4回以下 |
| ② 顕血便 | (+++) | (+)~(-) | |
| ③ 発熱 | 37.5℃以上 | 37.5℃以上の発熱なし | |
| ④ 頻脈 | 90/分以上 | 90/分以上の頻脈なし | |
| ⑤ 貧血 | Hb 10g/dL以下 | Hb 10g/dL以下の貧血なし | |
| ⑥ 赤沈 またはCRP |
30mm/h以上 3.0mg/dL以上 |
正常 正常 |
Hb: ヘモグロビン
顕血便の判定
(-)血便なし、(+)排便の半数以下でわずかに血液が付着、
(++)ほとんどの排便時に明らかな血液の混入、(+++)大部分が血液
令和3年度 改訂版(令和4年3月31日)潰瘍性大腸炎・クローン病 診断基準・治療指針〔厚生労働科学研究費補助金 難治性疾患政策研究事業「難治性炎症性腸管障害に関する調査研究」(久松班) 令和3年度分担研究報告書〕, 4-8, 2022.
厚生労働省が公表している潰瘍性大腸炎の特定医療費(指定難病)受給者証※1所持者数は近年増加傾向にあります※2。
※1 特定医療費(指定難病)受給者証: 特定疾患治療研究事業の対象者として認定された方に交付される(難病医療費助成制度に関するQ&Aもご参照ください)。
※2 2015年1月の医療費助成制度の改正に伴い、潰瘍性大腸炎の軽症者は原則として助成の対象から外れることとなりました。このような背景を受け、2015年度以降の受給者証所持者数は減少しています。


難病情報センター 特定疾患医療受給者証所持者数(https://www.nanbyou.or.jp/entry/5354)(2023年4月アクセス)
厚生労働省 衛生行政報告例(https://www.mhlw.go.jp/toukei/list/36-19.html)(2022年4月アクセス)より作図
潰瘍性大腸炎の発症年齢のピークは20歳代~40歳代前半と、比較的若年で発症が多いことがわかっていますが、幅広い年代で発症します。男女比は1:1であり、性別に差はみられません。


難病情報センター(http://www.nanbyou.or.jp/)(2021年4月アクセス)
潰瘍性大腸炎の原因は解明されていませんが、遺伝因子、食事・喫煙などの環境因子、腸内細菌などさまざまな要因が組み合わさって発症すると考えられています。

 新井万里, 金井隆典: IBDを日常診療で診る(日比紀文, 久松理一 編), 24-31, 羊土社, 2017.(改変)
新井万里, 金井隆典: IBDを日常診療で診る(日比紀文, 久松理一 編), 24-31, 羊土社, 2017.(改変)潰瘍性大腸炎は、病変(炎症)がみられる範囲に応じて、直腸炎型、左側大腸炎型、全大腸炎型に分類されます。


肛門に近い直腸のみに
病変(炎症)が認められる型


病変(炎症)が
脾彎曲部(➞)までの型


病変(炎症)が脾彎曲部を
越えて広がっている型
現在のところ、潰瘍性大腸炎の診断・薬の効果判定などを単独で行える検査はありません。そこで、潰瘍性大腸炎の検査は問診・診察に加え、血液検査や画像検査などを併せて行います。


血液検査は、貧血や炎症、感染症の有無や投与中の薬の副作用の確認などの目的で行われます。
また、生物学的製剤を投与する際は、感染症の副作用のリスクがあるため、投与前と投与中に定期的に血液検査を行います(生物学的製剤についてもご参照ください)。


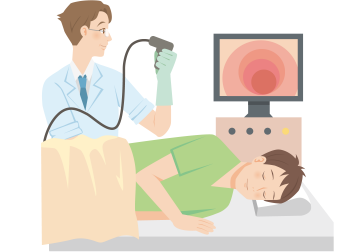
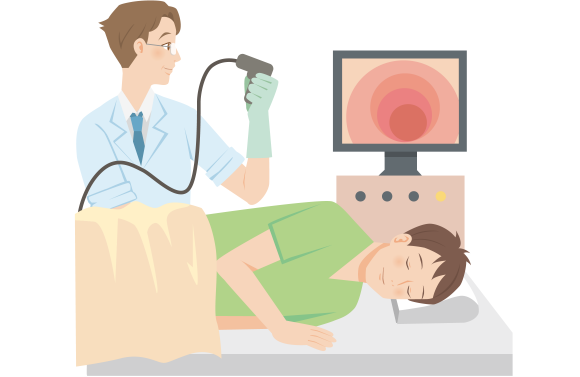
潰瘍性大腸炎の診断で中心となる検査の一つで、肛門から内視鏡を入れ、大腸粘膜の炎症の有無、炎症の範囲などを調べる検査です。
この検査は、診断時だけでなく治療効果の判定や大腸がんができていないかの定期検査の目的としても実施されます。
大腸内視鏡検査を行う患者さんは、前処置として大腸の中を空にする必要があり、絶食や下剤の服用などを行います。


注腸X線は、大腸に造影剤を注入して行うレントゲン検査です。病変の程度とその範囲を検査するときに用います。
超音波検査は、病変の分布や経過を継続的にみるときに用います。
CT・MRI検査は、病変部位やその周りの組織の詳細な情報(穴が空いていないかなど)を正確にみるときに用います。


潰瘍性大腸炎の治療目標は、症状が落ち着いた状態である寛解の達成とその維持です。これにより潰瘍性大腸炎患者さんは通常の生活を送ることができます。
この目標のため、現在では薬による治療だけではなく、白血球を除去する治療(血球成分除去療法)や外科手術など、さまざまな治療が行われています。

 こどもの潰瘍性大腸炎・クローン病と治療(第1版)(田尻 仁 編著), 15-30, メディカ出版, 2017.(改変)
こどもの潰瘍性大腸炎・クローン病と治療(第1版)(田尻 仁 編著), 15-30, メディカ出版, 2017.(改変)
潰瘍性大腸炎の治療は、大きく寛解導入治療と寛解維持治療に分かれます。
活動期における寛解導入治療は、炎症を速やかに抑え、早期に寛解導入を図ることを目的として行います。
寛解期における寛解維持治療は、再燃を防ぎ、より長く寛解を維持させることでQOL(生活の質)を向上させることを目的として行われます。




潰瘍性大腸炎の治療では、薬による治療だけではなく、さまざまな治療が行われています。
実際の治療では、多くの場合まずアミノサリチル酸(5-ASA)製剤が投与され、十分な効果が得られないときはステロイド薬を投与します。
それでもうまくいかない場合は、免疫調節薬や生物学的製剤、免疫抑制薬の投与や血球成分除去療法※、そして外科手術(大腸切除)が検討されます。
※血球成分除去療法:患者さんの血液から、炎症の原因となる活性化した白血球を除去する治療法


現在、潰瘍性大腸炎の治療に使われている薬には、大腸の炎症や免疫を抑え るアミノサリチル酸(5-ASA)製剤、ステロイド薬、免疫調節薬、生物学的製剤、免疫抑制薬、JAK阻害薬、α4インテグリン阻害剤があります。
潰瘍性大腸炎に用いる薬剤については、寛解導入で使用するもの、寛解導入、維持の両方で使用するものがあります。


生物学的製剤は、生物が作るタンパク質をもとにした薬で、特定の物質を標的とするよう設計されています。
潰瘍性大腸炎で使用される生物学的製剤には、炎症を引き起こすタンパク質(サイトカイン)の働きを抑える薬と、炎症を引き起こす細胞(リンパ球)が大腸の組織へ侵入するのを防ぐ薬があります。
いずれも、これまでの治療で効果が十分に得られなかった、中等症~重症の患者さんなどで使われます。


血球成分除去療法は、体外循環装置を用いて、炎症の原因となる活性化した白血球を除去する治療法です。血球成分が除去された血液は、患者さんのもう片方の腕の静脈に戻されます。
ステロイドの投与で効果がみられない、またはステロイドの投与量が減らせない中等症~重症の患者さんなどで使われます。


服薬による治療ではなかなか改善しない重症~劇症の患者さん、薬の副作用で服薬が難しい患者さん、寛解期が短く、症状が頻繁に現れる(再燃を繰り返す)患者さん、ステロイドがなかなか減量できない患者さん、大腸がんを合併した患者さんなどでは手術が検討されます。
大腸をすべて切除する手術が基本ですが、排便機能が失われるため、ストーマと呼ばれる人工肛門を作る必要があります。近年では肛門付近の大腸を残し、排便機能を温存する手術も行われています。


精神的ストレスが潰瘍性大腸炎の活動性を高める可能性があることは以前から論じられてきました。もし不安や抑うつ感がある方であれば、それらを緩和することで寛解の維持や炎症を抑える効果があることも分かってきました。
潰瘍性大腸炎の患者さんは自分のストレスに気づきにくい傾向にある、ともいわれています。
気になることや心配事があれば、小さなことでも身近な家族・医療関係者やメンタルケアの専門機関に相談してみましょう。


潰瘍性大腸炎の合併症には、腸管(大腸)で起こるもの(腸管合併症)と腸管(大腸)以外で起こるもの(腸管外合併症)があります。
主な合併症を以下に示します。

 ※異型上皮:組織の異常な発育。潰瘍性大腸炎では発がんの原因ともいわれている。
※異型上皮:組織の異常な発育。潰瘍性大腸炎では発がんの原因ともいわれている。

海外の研究では、発症から長期間経過した潰瘍性大腸炎患者さんにおいて、大腸がんの発生率が高いことが報告されています。このため、日本でも、定期的に内視鏡検査を受けることが推奨されています※。
大腸がんは早期発見が大切ですので、症状がなくても定期的に検査を受けるようにしましょう。
※炎症性腸疾患(IBD)診療ガイドライン2020において、全大腸炎型・左側大腸炎型の潰瘍性大腸炎患者さんでは、発症から8年後以降は大腸内視鏡によるサーベイランスを行うことが推奨されている。(どんなタイプ(型)があるの?をご参照ください)
潰瘍性大腸炎をもつ女性の妊娠する能力(妊孕性)は、寛解期では一般の方と同じくらいですが、活動期では低下します。
また、寛解を維持していればおおむね安全に妊娠・出産が可能とされていますが、疾患の活動期に妊娠すると、流産・早産・低出生体重のリスクが増加します。
妊娠の期間・薬の種類によっては胎児に影響する可能性があります。治療について、主治医・薬剤師とよく相談するようにしましょう。


潰瘍性大腸炎は、家族内での発症が一般よりも多いことが知られていますが、現在では遺伝だけでなく、さまざまな要因が組み合わさって発症する病気と考えられています。少なくとも、必ず子供に遺伝するような病気ではありません。
多くの医療スタッフ、ご家族、そして患者さん自身です。


症状が落ち着いた寛解期の患者さんの場合、バランスの良い食生活を心がければ、厳密な食事制限の必要はありません。
活動期の患者さんの場合、重症度に応じて以下のような食事制限が必要です。
最近では、インターネットや本でもさまざまな食事療法に関する情報が入手できるようになりましたが、疾患や病期に合った食事の摂り方が大切ですので、主治医・栄養士とよく相談するようにしましょう。


喫煙は、そのものが潰瘍性大腸炎に悪影響を与えるとはいわれていません。しかし、呼吸器・循環器などへの影響を考慮すると、避けた方がよいでしょう。
お酒は、寛解期であれば少量を摂取してもよいのですが、活動期には控える必要があります。
主治医とよく相談し、指示を守るようにしましょう。


海外で行われた研究では、「ストレス」が再燃の大きな原因として挙げられています。ストレスの他に「自然経過」(自然に再燃してしまう)や「食事の変化」、「寛解維持治療を受けていない」なども再燃の原因とされています。
気になることや心配事があれば、小さなことであっても、身近な家族、医療関係者やメンタルケアの専門機関に相談してみましょう。
また、日々の食事、風邪予防にも気を配るようにしましょう。

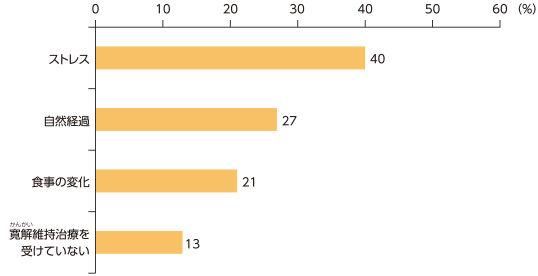
Schreiber S, et al.: BMC Gastroenterol 2012;12:108.(改変)
寛解期であれば、運動や旅行は可能なケースも多いです。活動期では、軽症の場合でも長期の旅行や激しい運動は避けた方がよいといわれています。主治医とよく相談するようにしましょう。


学校や職場は定期的な通院や、再燃がありうることを考慮して選ぶことが大切です(例:勉強量、仕事量、休む時間の有無や融通のききやすさ、外食の機会の有無、残業の有無など)。
主治医とよく相談するようにしましょう。
また、潰瘍性大腸炎は周りの理解も重要ですので、ご家族やご友人、職場の方に病気のことを伝え、理解を得るなどの考慮をしましょう。
Copyright 1995- Takeda Pharmaceutical Company Limited. All rights reserved.